Cuando en terapia parece psicosis… y no lo es
Hay momentos en sesión en los que algo se “desencaja”: aparece sospecha, rareza corporal, desconexión o una extrañeza difícil de explicar. A veces asusta porque se parece a lo que uno imagina como psicosis. Pero en muchos casos, lo que está ocurriendo es otra cosa: una activación intensa (y transitoria) del sistema de apego y del self en el vínculo terapéutico.
Cuando lo que surge es reactivo, ligado a un desencadenante relacional y reversible (con retorno de matiz y continuidad), solemos estar ante fenómenos disociativos o cuasi-psicóticos transitorios que pueden trabajarse en terapia.
Nota clínica: esto no sustituye una valoración profesional. Si hay riesgo, desorganización grave o pérdida sostenida de juicio de realidad, hay que priorizar evaluación médica/psiquiátrica.
Qué significa “parece psicosis” en sesión
En consulta, “parece psicosis” suele nombrar una vivencia concreta: me siento raro, no soy del todo real, algo me suena amenazante, mi cuerpo se vuelve extraño, o me desconecto. Puede incluir ideas de sospecha (“me juzga”, “me va a abandonar”), distorsión de la percepción de uno mismo, o sensaciones corporales inquietantes.
La clave clínica no es negar el impacto, sino ordenar la experiencia: ¿qué lo disparó?, ¿cómo evoluciona?, ¿se mantiene el margen de duda?, ¿hay retorno?
Lo que describe Kohut: regresiones temporales y seguridad del vínculo
En Análisis del self, Heinz Kohut observa que durante el trabajo con ciertas perturbaciones narcisistas analizables pueden aparecer síntomas que, a primera vista, “parecerían” psicóticos (sospechas paranoides, rareza corporal, cambios profundos en la percepción de sí), sin que ello implique una ruptura sostenida con la realidad.
- ¿Se puede identificar el acontecimiento desencadenante? (un silencio, un cambio de encuadre, una sensación de desaire o de “no me han entendido”)
- ¿Hay retorno? (¿recuperas matiz, continuidad, capacidad de pensar lo ocurrido?)
Cuando se puede sostener una transferencia específica y el self conserva cohesión, la regresión suele ser temporal y trabajable. El vínculo terapéutico funciona como “suelo”: hay oscilación, incluso mucha, pero la experiencia vuelve a tener continuidad.
A veces la vivencia se siente como “me voy”. El punto clínico es si existe “gravedad” vincular: un sostén suficiente para explorar el patrón sin que la desorganización se convierta en estructura.
Mapa rápido: señales, disparadores y sostén
Este esquema resume lo que suele asustar, lo que lo activa en lo relacional y lo que suele ayudar dentro de sesión. Úsalo como checklist: no para etiquetarte, sino para orientarte.
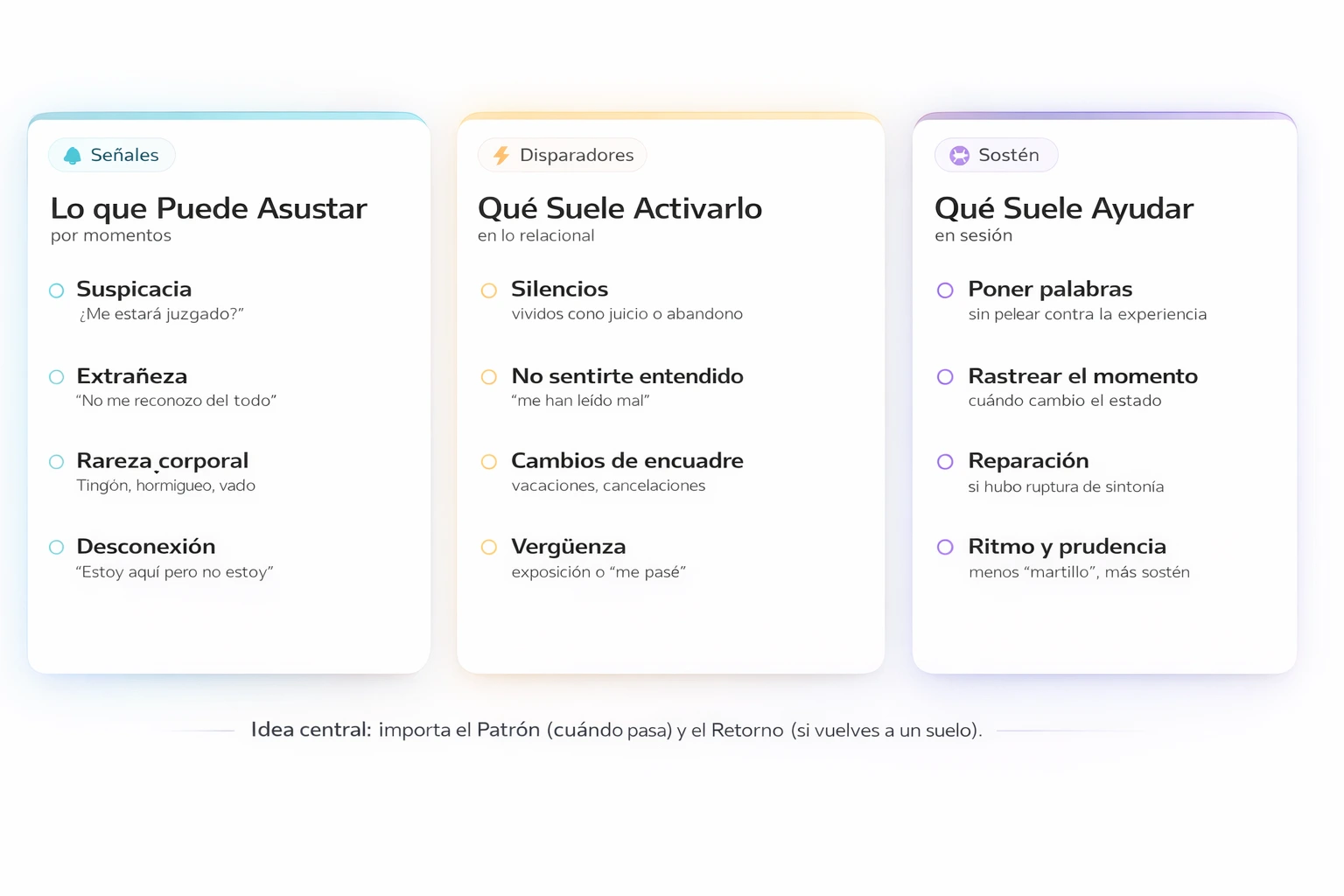

En vez de forzarte a “normalizarte”, suele ayudar: poner palabras, rastrear el instante y comprobar si el vínculo permite retorno.
Patrón y retorno: la brújula práctica
Para orientarnos, conviene mirar dos ejes:
- Patrón: ¿en qué situaciones aparece? ¿con qué disparadores?
- Retorno: ¿recuperas continuidad y matiz después? ¿puedes contarlo y pensarlo?
Frases como “me suena real, pero no estoy seguro” señalan que todavía hay espacio para mentalizar y co-regular en sesión, sobre todo si se puede enlazar con un desencadenante y aparece retorno.
Los 7 pasos (guía en sesión)
Esta guía convierte el “me está pasando algo raro” en un proceso narrable, rastreable y trabajable. No se trata de “luchar contra la experiencia”, sino de entender qué está pidiendo el vínculo.
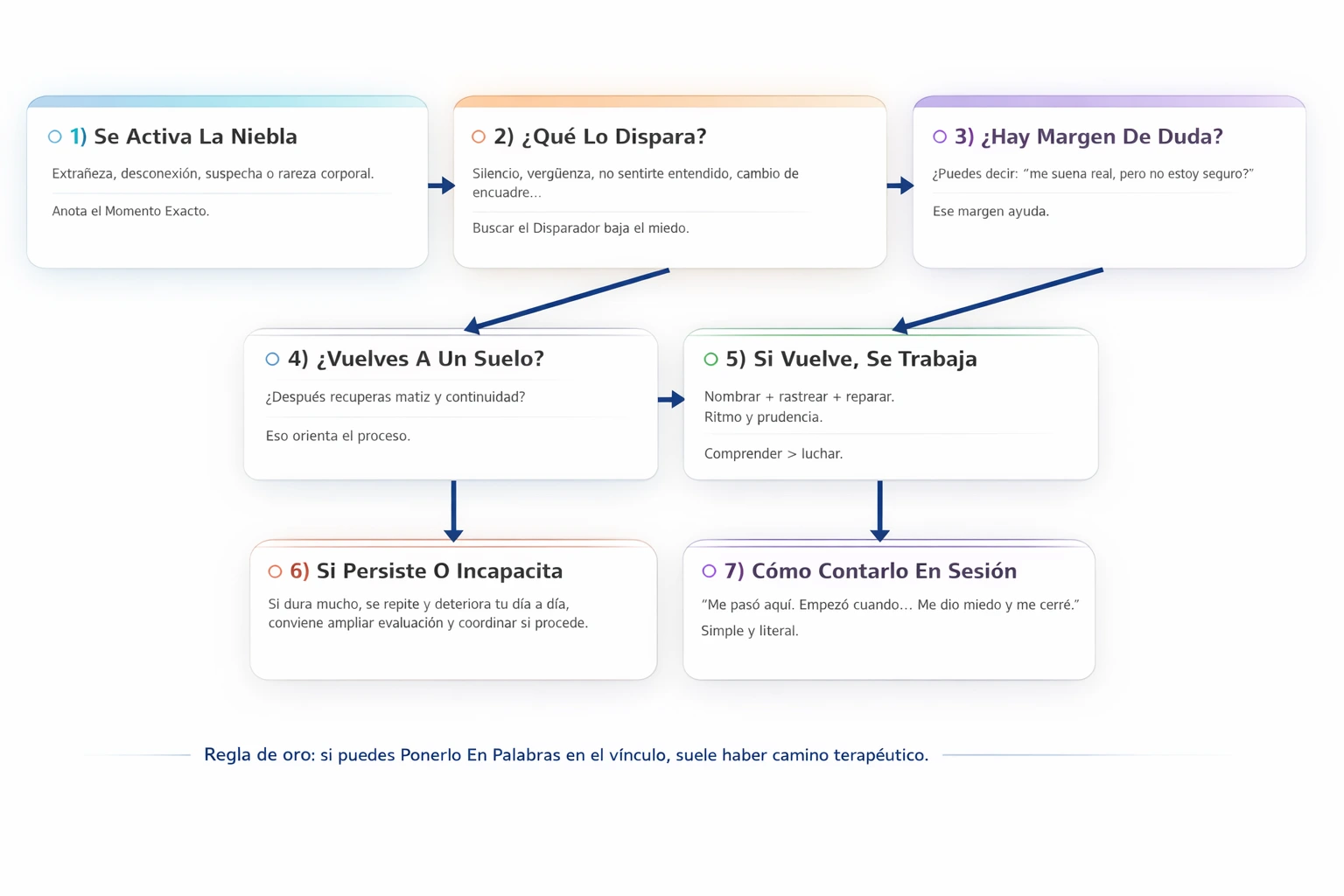

Cómo se traduce esto a lenguaje de sesión
- Se activa la niebla → “Algo cambió en mí: sospecha, desconexión, extrañeza, rareza corporal”.
- Localizar el disparador → “¿Fue un silencio? ¿Me sentí mal leído? ¿Cambió el encuadre? ¿Apareció vergüenza?”
- Abrir margen de duda → “Me suena real, pero no estoy seguro”.
- Comprobar retorno → “Después recupero continuidad / matiz”.
- Si vuelve, se trabaja → nombrar + rastrear + reparar, con ritmo y prudencia.
- Si persiste o incapacita → ampliar evaluación y coordinar si procede.
- Contarlo en sesión → simple y literal: “Me pasó aquí. Empezó cuando… Me dio miedo y me cerré”.
Nombrar no es intelectualizar: es devolver continuidad al self y al vínculo, para que la experiencia deje de actuar “en la sombra”.
Cuándo conviene descartar psicosis u otra urgencia
A veces, lo prudente no es “seguir explorando” sin más, sino valorar si hay una situación que requiere intervención específica. Señales de alarma habituales:
- Pérdida sostenida del juicio de realidad (convicción rígida, sin margen de duda).
- Desorganización marcada (lenguaje muy incoherente, conducta muy desorganizada).
- Fenómenos perceptivos intensos y persistentes (alto impacto y sin retorno).
- Riesgo para uno mismo u otros (ideas o planes de autolesión/daño).
- Duración y deterioro (se mantiene días/semanas con empeoramiento funcional).
Si algo de esto está presente, suele ser indicado coordinar con psiquiatría/urgencias y sostener la red de seguridad.
Cómo se trabaja: palabras, rastreo, reparación
Cuando lo que aparece es reversible y relacional, el trabajo suele ir por tres vías complementarias.
Poner palabras (sin pelear contra la experiencia)
- Nombrar el estado: “Estoy raro / me desconecto / me da vergüenza / sospecho”.
- Localizar el miedo: “Siento que si digo esto, me juzgas / me dejas”.
- Evitar el “martillo”: menos presión interpretativa, más sostén y precisión.
Rastrear el momento (qué cambió y cuándo)
- El instante: “Justo cuando dijiste X / cuando hubo ese silencio”.
- La lectura interna: “Eso sonó a juicio / abandono / ‘me han leído mal’”.
- El cuerpo: “¿Qué notaste primero: pecho, manos, respiración, visión, tensión?”
Reparación (si hubo ruptura de sintonía)
- Chequear: “¿Te sentiste solo ahí? ¿Te soné frío? ¿Te sonó a desinterés?”
- Validar la lógica: no la “veracidad” literal, sino el sentido afectivo.
- Reparar el vínculo: volver a mirar juntos qué pasó, con calma, y ajustar el encuadre si hace falta.
Se puede trabajar con cuidado: identificar patrón, recuperar retorno y hacer lugar a la experiencia sin que te arrastre.
Preguntas frecuentes
¿Esto significa que “no era grave”?
No necesariamente. Puede ser muy angustiante y merecer trabajo cuidadoso. La diferencia práctica es si es transitorio, rastreable y reversible, o si hay deterioro sostenido y pérdida de realidad persistente.
¿Qué diferencia hay entre disociación y psicosis?
En la disociación suele haber “niebla”, desconexión y extrañeza, a menudo con margen de duda y retorno. En psicosis, suele haber mayor rigidez, desorganización y pérdida sostenida del juicio de realidad. La valoración la hace un profesional.
¿Por qué me pasa justo con mi terapeuta si “me cae bien”?
Porque lo importante no es solo “caer bien”, sino lo que el vínculo activa: vergüenza, expectativa de juicio, miedo a no ser entendido o micro-rupturas que el sistema interpreta como amenaza.
¿Tengo que contarlo en sesión aunque me dé vergüenza?
Si puedes, sí. Contarlo de forma simple (“empezó cuando… me dio miedo y me cerré”) suele abrir trabajo y reducir el aislamiento interno.
¿Y si dura días?
Si persiste, se repite y deteriora tu día a día, conviene ampliar evaluación y coordinar apoyos (médicos/psiquiátricos) si procede. Ritmo y prudencia.
Marco clínico: psicología del self y enfoque relacional. La hipótesis de trabajo es que, en algunos procesos, ciertos estados “cuasi-psicóticos” pueden ser regresiones transitorias ligadas al vínculo y trabajables mediante nombrar, rastrear y reparar, siempre con criterio clínico y coordinación cuando aparecen señales de alarma.